New Work im Krankenhaus: Mut zur Veränderung über die digitale Transformation
-
 Dr. Christoph Luz, Geschäftsführer
Dr. Christoph Luz, Geschäftsführer
 Dr. Christoph Luz, Geschäftsführer
Dr. Christoph Luz, Geschäftsführer

Unterbesetzung, Überbelastung, Jobflucht – die Arbeitsbedingungen in deutschen Krankenhäusern lassen viele medizinische Fachkräfte, aber auch Einkäufer und Logistiker an einer Zukunft im Gesundheitswesen zweifeln. Um die Herausforderungen anzugehen, müssen Gesundheitsorganisationen ihre Strukturen anpassen und New Work-Modelle einführen. Der Weg zu zufriedeneren Angestellten führt aber nicht nur über mehr Selbstbestimmung, sondern vor allem über die digitale Transformation.
Als ich unsere Krankenhaus-Kunden kurz vor Weihnachten gefragt habe, mit welchen großen Herausforderungen sie sich im neuen Jahr konfrontiert sehen, ist vor allem ein Wort gefallen: Fachkräftemangel. Der Personalnotstand im Gesundheitswesen wird auch im Jahr 2024 eines der zentralen Themen sein, mit denen sich Gesundheitsorganisationen nicht nur auseinandersetzen sollten, sondern zwangsweise müssen, so der Tenor meiner Gesprächspartner. Andernfalls werde das Gesundheitswesen früher oder später einen kritischen Zustand erreichen, in dem die Patientenversorgung nicht mehr aufrechterhalten werden könne.
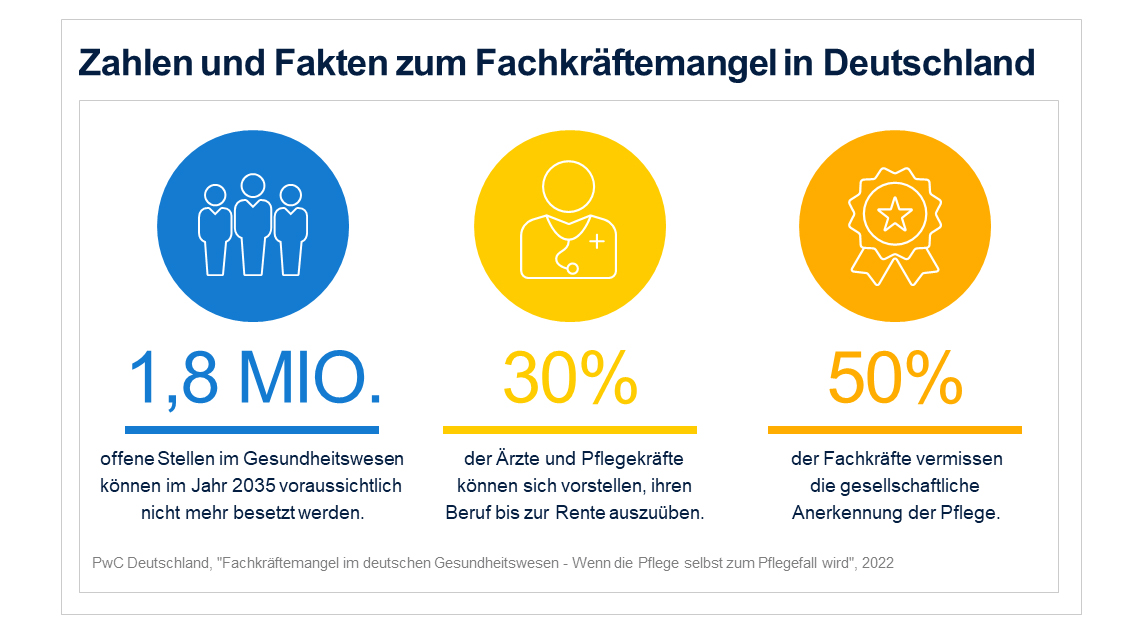
Dass diese Aussagen keine Schwarzmalerei sind, lässt sich an Zahlen ablesen: Während 2022 knapp 290.000 Stellen im Gesundheitswesen unbesetzt waren, werden es laut einer PwC-Studie im Jahr 2035 voraussichtlich mehr als 1,8 Millionen sein. Der Grund dafür, dass sich der Fachkräftemangel im deutschen Gesundheitswesen dramatisch zuspitzt, liegt einerseits daran, dass es zunehmend schwieriger wird, junge Leute für Berufe in der Pflege, als Arzt oder in der medizinischen Verwaltung zu begeistern. Anderseits wollen aber auch viele der aktuell im Gesundheitswesen Beschäftigen ihren Job an den Nagel hängen. Von den Ärzten und Pflegekräften in unserem Land kann sich nicht einmal jeder Dritte vorstellen, seinen Beruf bis zur Rente auszuüben – eine Entwicklung, die bei vielen Krankenhäusern und anderen Gesundheitseinrichtungen also zurecht die Alarmglocken schrillen lässt.
Natürlich ist es längst kein Geheimnis mehr, dass Pflege- und medizinische Berufe unattraktiv sind, sowohl mit Blick auf die körperliche Belastung als auch die Entlohnung. Die Überbelastung ist zweifelsfrei gestiegen, die grundsätzlichen Rahmenbedingungen sind dagegen nicht neu. Was sich allerdings sehr wohl verändert hat, ist der berufliche Idealismus, der die Arbeit im Gesundheitswesen lange Zeit ausgemacht hat, vielen Beschäftigen mittlerweile aber abhandengekommen ist. Die Frage, die sich die Branche stellen muss, ist daher Folgende: Wie lässt sich erklären, dass nur noch 28 Prozent der Beschäftigten in der Pflege und der Medizin daran glauben, Menschen wirklich helfen zu können?
Und damit sind wir bei den Arbeitsmodellen, die im Krankenhaus nicht nur veraltet, sondern gelinde gesagt noch aus der Steinzeit sind. Starre Hierarchien und Fremdbestimmung sind die deutlichsten Merkmale der gegenwärtigen Strukturen, die sich nicht nur im klinischen Betrieb zeigen. Besonders das Hierarchiedenken zieht sich oft durch die gesamte Organisation, sowohl zwischen den Berufsgruppen (bspw. Arzt vs. Pflegekraft) als auch top down in den jeweiligen Fachabteilungen. Die Konsequenz sind rivalisierende Fachabteilungen, die all das vermissen lassen, was in der heutigen Arbeitswelt gefragt ist: Flexibilität, Agilität, Entscheidungsautonomie, Transparenz, Ehrlichkeit und Vertrauen.
Diese Grundprinzipien gehen auf einen Ansatz zurück, der seine Ursprünge in den 1980er Jahren hat: New Work. Auslöser war ein verheerender Fachkräftemangel in den USA, der in Nordamerika zu einem neuen Verständnis von Arbeit führte. Das Modell des klassischen Lohnarbeiters, der seine beruflichen Aufgaben nach den strikten Vorgaben seines Arbeitgebers erfüllt, wurde durch ein Konzept ersetzt, das den Angestellten in den Vordergrund stellt, der sich als Individuum sowohl selbst als auch im Kollektiv organisieren kann.
Während mit dem Begriff New Work heutzutage vor allem Schlagworte wie Homeoffice oder Work-Life-Balance verbunden werden, baut das Konzept originär auf dem Prinzip der Selbstbestimmung auf. Beschäftigte sollen einerseits selbst über Arbeitszeit, Arbeitsort, Arbeitsinhalte und Arbeitsumfang entscheiden, andererseits aber auch Einfluss auf Entscheidungen auf höheren Ebenen nehmen können. Das hat nicht nur einen positiven Einfluss auf Organisations- und Führungsstrukturen, auch das berufliche Selbstverständnis und die gesellschaftliche Anerkennung für bestimmten Berufszweige steigen – also genau die Bereiche, die Pflegekräften laut Studien besonders wichtig sind.
Dass New Work ein Lösungsansatz für den Fachkräftemangel im Gesundheitswesen sein kann, zeigt der Blick in die USA, wo in den 80er Jahren das Konzept der sogenannten Magnet-Krankenhäuser entstanden ist. Während viele Kliniken mit Personalengpässen zu kämpfen hatten, zogen Krankenhäuser mit flachen Hierarchien, interprofessionellen Teams oder der Ausrichtung auf einer stärkeren Selbstverwirklichung des Pflegepersonals die dringend benötigten Fachkräfte magnetisch an.
| Wesenselemente der New Work-Kultur im Gesundheitswesen
[Quelle: New Work in Healthcare - Die neue und andere Arbeitskultur im Gesundheitswesen, Patrick Merske (Hrsg.), August 2022] |
|
|
Individuelle Selbstbestimmung |
Kollektive Selbstbestimmung |
|
|
Die Erkenntnis, dass durch bestimmte Wesensmerkmale im Krankenhaus eine New Work-Kultur entstehen kann, die Gesundheitsorganisationen attraktiver macht (siehe Tabelle), hat sich mittlerweile auch in Europa durchgesetzt. Der Deutsche Berufsverband für Pflegeberufe (DBfK) rät Krankenhäusern, sich der Magnet4Europe Studie anzuschließen, um die Arbeitsmotivation und das Image der Pflegeberufe über eine gesteigerte Selbstbestimmung zu erhöhen, sowohl individuell als auch im Kollektiv.
Dabei ist die kollektive Komponente eine elementare Voraussetzung für den Erfolg von New Work-Modellen. Um neue Arbeitsstrukturen etablieren zu können, müssen einerseits die angesprochenen Hierarchien abgebaut werden, andererseits geht es aber vor allem auch darum, einen neuen beruflichen Idealismus zu entfachen. Von der IT über die Logistik und den Einkauf bis hin zur Station – die einzelnen Fachabteilungen müssen an einem gemeinsamen Ziel arbeiten: der Verbesserung der Patientenversorgung.
Neben der Förderung von interprofessionellen Teams bedarfs es aber eines neuen Verständnisses von Führung. Die Mitarbeiter dürfen nicht von oben herab geführt und bedarfsmäßig informiert, sondern müssen in Ziele und den Weg dahin eingebunden werden. Dieser New Leadership-Ansatz steckt die Spielwiese ab und gibt lediglich den Rahmen vor, in dem die Selbstbestimmung gelebt werden kann, um Kompetenzen und Stärken zu entwickeln und bestmöglich für die Organisation und den Patienten einzusetzen.
Kompetenzen, Qualifikationen und Verantwortung auf mehrere Schultern zu verteilen, ist allerdings nicht nur eine Frage des Mindsets. Erforderlich ist auch die richtige Technologie. Und genau hier haben wir in der heutigen Zeit einen immensen Vorteil gegenüber der New Work-Bewegung in den 80er Jahren, als das digitale Zeitalter noch in weiter Ferne war. Während sich Krankenhäuser damals strecken mussten, um ihre Arbeitsprozesse anzupassen, können sie heutzutage auf digitale Lösungen setzen, um Hierarchien abzubauen, Transparenz zu fördern und eine organisationsübergreifende Zusammenarbeit zu ermöglichen.
Dabei müssen Krankenhäuser über die Digitalisierung von Teilbereichen hinausgehen und stattdessen die Macht der digitalen Transformation nutzen. Indem Prozesse, Interaktionen und Ziele überdacht werden, fördern sie tiefgreifende Veränderungen von Arbeitsprozessen und Organisationsstrukturen, die zu einem neuen Wertversprechen und im besten Fall auch zu einer neuen Identität führen. Die digitale Transformation macht die tägliche Arbeit für Pflegekräfte, Einkäufer, Logistiker und alle anderen Fachabteilungen nicht nur einfacher. Sie ist die Voraussetzung dafür, dass New Work-Konzepte im Krankenhaus ihr volles Potenzial entfalten können – nicht nur auf individueller Ebene, sondern in der gesamten Organisation.
Gehen wir von der Theorie in die Praxis und blicken auf drei Beispiele, die verdeutlichen, wie Krankenhäuser durch die digitale Transformation ihrer Prozesse die Rahmenbedingungen für New Work-Modelle legen.
Obwohl Daten im Krankenhaus die Grundlage für nahezu alle Fachabteilungen bilden und damit einen unmittelbaren Einfluss auf die Patientenversorgung haben, ist die Stammdatenpflege oftmals eine Insel-Domäne, die intern kritisch betrachtet wird. Der Grund dafür liegt an den überwiegend manuellen Prozessen, die nicht nur die tägliche Arbeit ineffizient machen, sondern auch fehlerhaft sind – und sich dann auf die gesamte Organisation auswirken: Dem Einkauf fehlen Informationen, um die Beschaffung zu optimieren; in den Finanzabteilungen entstehen Rückfragen, weil Preisdaten falsch sind; klinische Fachkräfte vermissen Barcode-Informationen, die sie benötigen, um schnell und effizient arbeiten zu können.
Durch den Einsatz einer digitalen Lösung für die Stammdatenpflege lassen sich Fehler vermeiden, sodass einerseits das Vertrauen in die Abteilung wächst, andererseits aber auch das Selbstwertgefühl der Mitarbeiter steigt. Wenn ihre Arbeit als Basis für den täglichen Betrieb im Krankenhaus anerkannt wird und die nun verlässlichen Daten durch Schnittstellen automatisiert den Weg in die Warenwirtschaft finden, tragen sie maßgeblich dazu bei, dass die richtigen Artikel zur richtigen Zeit an den richtigen Ort geliefert werden, und haben damit letztendlich einen positiven Einfluss auf die Patientenversorgung.
Ein Bereich, der im Krankenhaus traditionell von Hierarchien und Misstrauen geprägt ist, ist die Bedarfsanforderung. Rivalitäten bestehen vor allem zwischen der Station und dem Einkauf, der dazu neigt, eine Kontroll- und Überwachungsfunktion einzunehmen, weil unkontrollierte Ausgaben zu Problemen bei der Einhaltung von Verträgen führen. Manuelle Prozesse mit komplexen Abläufen sind dabei nicht nur ineffizient, sie belasten auch das Betriebsklima. Klinische Fachkräfte, die ihre teils handschriftlich angefertigten Listen mit benötigten Artikeln gerne per Hauspost verschicken, sorgen damit für Frustration beim Einkauf, der für die Nachverfolgung von Bedarfsanforderungen viel Zeit aufwenden muss und sind nicht in der Lage ist, Lieferungen effizient zu verwalten und die Beschaffung entsprechend zu optimieren.
Eine Transformation der Bedarfsanforderung fördert nicht nur Transparenz, sondern erhöht auch den Komfort für die Anwender. Idealerweise arbeiten klinische Fachkräfte mit einem intuitiven Tool, das die Bedarfsanforderung so einfach macht wie das Bestellen in einem Online-Shop und sie befähigt, eigene Entscheidungen gemäß ihrer Kompetenzen zu treffen. Individuelle Freigabe-Workflows und eine Ausgabenkontrolle sollten dabei sicherstellen, dass Verantwortungs-Hierarchien berücksichtigt und vom Einkauf geschlossene Verträge eingehalten werden. Das fördert die Vertrauens-Beziehungen und ermöglicht eine offene Kommunikation auf Augenhöhe.
Fehlende Transparenz über die Bestände, begrenzte Lagerkapazitäten, zu viel Verschwendung – ineffiziente Prozesse in der Bestandsverwaltung bieten ebenfalls ein immenses Frustrationspotenzial. Werden Lagerbestände, Verbrauchs- oder Ablaufdaten manuell in Tabellenkalkulationen eingegeben oder gar mit Stift und Papier verfolgt, ist der Spielraum für menschliches Versagen groß. Das Scrollen durch wenig intuitive Tabellenkalkulationen, das Durchsuchen von Kartons nach Vorräten oder manuelle Bestandszählungen kosten wertvolle Zeit, die Beschäftigte im Krankenhaus sinnvoller nutzen sollten. Das fängt beim Logistiker im Zentrallager an, geht über den Wareneingang, betrifft neben dem Einkauf aber allen voran Ärzte und das klinische Personal, das sich im Tagesgeschäft um den Patienten kümmert.
Der Weg, veraltete Strukturen abzulösen und Arbeitsprozesse sinnstiftender zu gestalten, führt auch hier über die digitale Transformation. Durch die Nutzung von Software-Lösungen generieren Krankenhäuser Daten, von denen – falls sie interoperabel verarbeitet und entsprechend genutzt werden – die gesamte Organisation profitiert. Um maximale Transparenz zu erreichen, muss es das erklärte Ziel sein, allen Fachabteilungen so viele für ihren Aufgabenbereich relevante Informationen wie möglich bereitzustellen. Dadurch wird einerseits die Entscheidungsautonomie von einzelnen Bereichen gefördert, andererseits rücken die Fachabteilungen näher zusammen und können künftig gemeinsam daran arbeiten, die großen Herausforderungen des Bestandsmanagements zu meistern.
Beispiele wie diese zeigen das große Potenzial der digitalen Transformation, nicht nur Blick auf die Prozessoptimierung im Krankenhaus, sondern auch der Förderung von New Work-Konzepten. Wenn Gesundheitsorganisationen die Möglichkeiten digitaler Technologien für sich nutzen, lassen sich die täglichen Routinen der Belegschaft sinnstiftender gestalten. Ob auf Station, im Einkauf, der IT- und Finanzabteilung oder in der Logistik – die individuelle und kollektive Selbstbestimmung kann in allen Fachbereichen gefördert und damit zum zentralen Treiber für einen neuen beruflichen Idealismus im Gesundheitswesen werden.
Es muss allerdings klar sein, dass New Work im Krankenhaus einen grundlegenden Wandel in der Denkweise erfordert, der keineswegs einfach von heute auf morgen vollzogen werden kann. Gerade deshalb sollten Gesundheitseinrichtungen jetzt damit anfangen, ihre Arbeitsprozesse umzugestalten. Nutzen Sie die Vorteile der digitalen Transformation, die die Pioniere in den 80er Jahren noch nicht hatten, und machen Sie Ihre Organisation zu einem Magneten für Fachkräfte, die nicht nur einfach ihrem Job nachgehen, sondern innerhalb einer selbstbestimmten Belegschaft ein gemeinsames Ziel verfolgen: die Optimierung der Patientenversorgung.

Dr. rer. med. Christoph Luz, Geschäftsführer der GHX Switzerland AG, ist ein ausgewiesener Experte für Supply-Chain-Lösungen im Gesundheitswesen. Mit seinem umfangreichen Fachwissen, das er aus seiner mehr als 30-jährigen Vergangenheit im IT-Bereich sowie im strategischen Management zieht, gilt er in Deutschland, der Schweiz und Österreich als eine der Schlüsselfiguren der Branche.